|
بیماریهای انگلی عبارتست از ورود یک عامل خارجی به عنوان یک عامل بیماریزا که وارد بدن میشود از طریق غذا یا آب یا آلودگی از طریق یک فرد آلوده دیگر میباشد. |
مقدمه
انگل یا پارازیت به موجودی اطلاق میشود که بر روی و یا در درون موجود زنده دیگری مستقر شده و برای رشد و تکثیر خود از محیط مناسب و مواد غذایی موجود میزبان استفاده میکند. لزومی هم ندارد که انگل به میزبان خود آسیب برساند گاهی هم به صورت مسالمت آمیز زندگی میکنند. به هر حال خاصیت انگلی این است که بیماریزایی داشته باشد و خاصیت میزبان هم دفاع از خود است. از جمله خاصیت انگل عبارت است از: عفونی کردن، تهاجم ، آسیب زایی و سم زایی. اگر انگل بتواند به میزبان خود آسیب کافی برساند تغییراتی در بدن میزبان بوجود خواهد آمد که تظاهرات آن به صورت بیماری خودنمایی میکند.
آمیبیاز
آنتامباهیستولیتیکا یک پروتوزوا است که به صورت یک کیست از طریق غذای آلوده ، آب و تماس فرد به فرد (از طریق حوله ، آب دهان ، لیوان فرد آلوده و قاشق) منتقل میشود.
علایم بالینی
اغلب بدون علامت هستند. تب ، درد کرامپ شکم ، اسهال (حاوی خون یا موکوس) که ممکن است علائم روزها تا هفتهها به طول انجامد و دوباره عود کند.
درمان
مترانیدازول داروی انتخابی برای موارد علامتدار بیماری است. در حالی که دیلوکسانید ممکن است داروی انتخابی برای ارگانیسمهای داخل مجرایی باشد.
ژیاردیا
ژیاردیارلامبلیا پروتوزوئر تاژکدار است به صورت کیست از طریق تماس فرد به فرد از طریق دهانی ، خوراکی و یا از طریق آشامیدن آب آلوده منتقل میشود.
تروفوزوئیت :
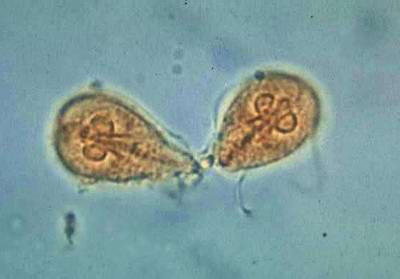
کیست :

تظاهرات بالینی
ممکن است بدون علامت باشد، در صورت بروز علایم به صورت اسهال حاد بسیار شدید توام با اتساع کرامپی شکم ، بی اشتهایی ، اسهال مزمن توام با کاهش وزن جذب میباشند.
درمان
فورازولیدون ، مترونیدازول و یا کیناکرین از جمله داروهای این بیماری است.
بیماری مالاریا
یک یا چند گونه از گونههای چهار گانه پلاسمودیوم (فلسی پاروم ، ویواکس ، اورال و مالاریه) بعد از منتقل شدن پشه آنوفل سبب ایجاد بیماری میشوند. از طریق جفت و یا فرآرودههای خونی آلوده نیز بیماری کسب میشود.
گامتوسیت پلاسمودیوم فالسیپارم :
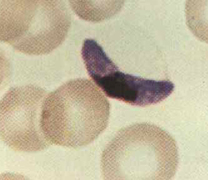
شیزونت در پلاسمودیوم فالسیپارم :

دابل رینگ در فالسیپارم :

دابل کروماتین در فالسیپارم :

تظاهرات بالینی
پلاسمودیومها گلبولهای قرمز را مورد تهاجم قرار میدهند، در آنها تکثیر پیدا میکند و با پاره کردن سلولهای آلوده سبب ایجاد تب و کم خونی همولیتیک میشوند. علائم توام ممکن است شامل سردرد ، درد شکم و بزرگی طحال میباشد.
درمان
کلروکین ، درمان انتخابی مالاریا در مناطقی است که میزان مقاومت نسبت به کلروکین پایین میباشد. در مناطقی که در آنها میزان مقاومت به کلروکین بالا است تجویز کنین به اضافه تتراسیکلین یا پیری متامین سولفادوکسین اندیکاسیون دارد. با تجویز پریماکین که مرحله کبدی چرخه انگل را از بین میبرد از عود (relapse) عفونت جلوگیری میشود (در اورال و ویواکس). پیشگیری در مسافران مصرف دوزهای هفتگی کلروکین و پیشگیری حشرات است.
توکسوپلاسموز
توکسوپلا اگوندئی یک پروتوزای داخل سلولی است که از طریق مدفوعی - دهانی از مدفوع گربه که حاوی اووسیتهای (تخم انگل) آلوده است منتقل میشود. انتقال ممکن است با خوردن گوشت پخته نشده ، از طریق انتقال خون یا پیوند اعضا نیز از طریق جفت در خلا عفونت حاد یک زن حامله اتفاق افتد.
این انگل انگل سیستم رتکولو اندو تریال بدن است .
تظاهرات بالینی
ممکن است بدون علامت باشد. فرم علامت دار تقریبا 7 روز بعد از مواجه رخ می دهد و با یک سندرم مونوکلئوز مانند هتروفیل منفی توام با لنفادنوپاتی (بیماری غدد لنفاوی) و اسپلنومگالی (بزرگی طحال) مشخص میشود. در بیماران دچار سرکوب ایمنی ممکن است عفونت منتشر با درگیری قلب ، ریهها و مغز قابل مشاهده باشد.
تاکی زوئیت :

اواوسیست انگل :

درمان
پیری متامین و سولفادیازین در همراهی با اسید فولینیک را میتوان در درمان توکسوپلاسمز بکار برد.
نماتودها
کرمهای استوانهای یا حلقوی شکل هستند که دوره تکامل آنها بدون میزبان واسط است و پس از گذر از دستگاه گوارشی تخم در روده جایگزین شده و تخم همراه مدفوع خارج و موجب آلودگی آب میشود.
آسکاریس
تخم آسکاریس بوسیله آب و سبزیجات آلوده وارد معده و روده شده و سپس به صورت لارو وارد دستگاه گردش خون و از طریق گردش خون خود را به ریه رسانده و هنگام سرفه دوباره به معده رفته و در روده به تکامل رسیده و شروع به تخم گذاری مینماید و تخم همراه مدفوع بیرون آمده و اگر دفع مدفوع به صورت بهداشتی نباشد باعث آلودگی آبها و در نتیجه این انگل از طریق خوردن آب وارد بدن میشود.
از مشخصات تخم این انگل : دارای دو نوع تخم ۱ - بارور ۲ - غیر بارور بوده که اطراف آنها را دارای روسوبات آلبومینوئیدی می باشد .
تخم بارور:

تخم غیر بارور:

کرم این انگل در راس خود دارای ۳ لب می باشد . در چرخه زندگی این انگل درون بدن سیر ریوی نیز مشاهده می شود . از نشانه های بیماری می توان به سندرم لوفلر و پریتونیت اشاره نمود .
کرم در دستگاه گوارش:
اکسیور
این کرمها بسیار کوچک و در حدود چند میلیمتر که بالغ آن در روده بزرگ زندگی میکند در اطراف معقد دیده میشود که همراه با خارش شدید بخصوص در کودکان به هنگام خارش دست بچههای آلوده و بوسیله دست کودک این انگل وارد بدن میشود.
از مشخصات بارز این کرم می توان به وجود تخمی لارو دار و شبیه حرف دی انگلیسی - کرم نر دارای یک اسپیکول بوده و کرم دارای بولب مری می باشد


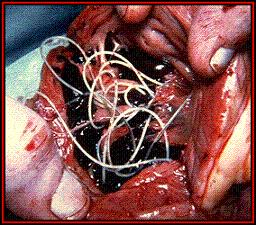
پیوک
این کرم به صورت بالغ و رشتهای بزرگ در طول 120سانتیمتر هستند که در پوست دست و پا زندگی میکنند و هنگام خارش لاروها در آب ریخته و در آب سیر تکاملی خود را طی میکنند و از طریق آب این انگل وارد بدن میشود.
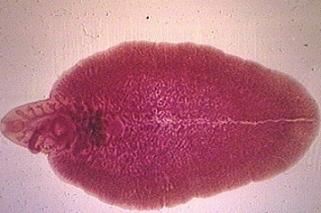
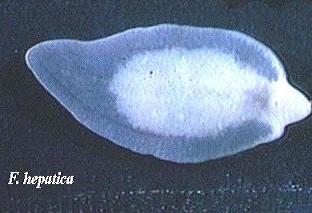
ترماتودها
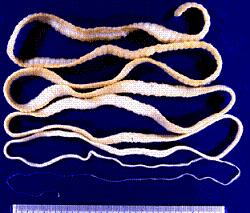
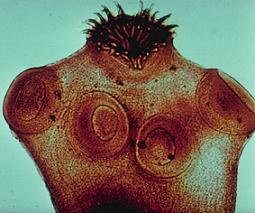
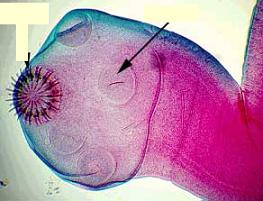
کرمهای مسطح و بیضی شکل و گاهی مخروطی هستند که اندازه آنها چند میلیمتر تا چند سانتیمتر است و تکامل آنها توسط میزبانی به نام حلزون میباشد. از ترماتودهایی که توسط آب منتقل میشوند، تینیااکی نوکوکوس است که تخم آن با مدفوع سگ و گربه وارد آب و سبزیجات میشود و از طریق خوردن آب یا سبزی آلوده در انسان ایجاد کیست هیداتیک مینماید که برای مداوای آن نیاز به جراحی خیلی دقیق میباشد چون در هنگام عمل جراحی امکان پاره شدن کیست وجود داشته و این کیستها ممکن است در شش، مغز و چشم دیده شود. این بیماریها در ایران بیشتر در مناطق کوهستانی که برای چوپانانی و کسانی که با سگ ارتباط دارند، شایع است از دیگر تینیاها میتوان تینیاهمولیپس نانا ، تینیاساژینتا میباشد.
یکی دیگر از انگل هایی که با آب وارد بدن انسان شده و ایجاد بیماری مینماید شیستوزما است که با ایجاد بیماری بیلارزیوس مینماید، تخم شیستوزما از راه ادرار و گاهی مدفوع وارد آب میشود و تخم در آب وارد شده و قسمتی از مرحله تکاملی خود را در آب و قسمتی در بدن حلزون به نام سرکر طی کرده و دوباره وارد آب شده و به صورت موهای سفید کوچکی در آب نمایان است و هرگاه تا 40 ساعت وارد بدن نشود از بین میرود و اگر آب آلوده خورده شود. این انگل از طریق خون ، خود را به مثانه رسانده و از جدار مثانه آویزان شده و باعث هماچوری (خون در ادرار) میشود.
درمان بیماریهای انگلی ناشی از کرمها
پیرانتل پوموات یا مبندازول به صورت یک دوز واحد ، برای درمان مورد استفاده قرار میگیرند. چون عفونت مجدد شایع است، تجویز یک دوز دوم در هفته بعد و یا درمان کل خانواده باید مد نظر باشد. یعنی اگر در یکی از افراد آلودگی به کرمها مشاهده شود باید کل خانواده از این داروها استفاده کنند، چون امکان سرایت به کل خانواده وجود دارد.





 سلام !
سلام ! 


















 به نام خدا :
به نام خدا :